(社)全日本鍼灸学会 副会長 小川卓良
明治国際医療大学 川喜田健司
9、反論封じの2は、「鍼治療師は、鍼は様々な補完代替医療と同じく、一人一人の患者に合わせ個別化した複雑な治療法なので、臨床試験の様な大規模な検証にはなじまない」という反論に対してもので、この反論に対し「この意見は、臨床試験に対する誤解に基づいている」とし、「実際には患者一人一人の特徴や状況の複雑さは、臨床試験のデザインに組み込むことができるし、現に組み込まれていることが多い」と反論を封じている。
しかし、鍼灸治療は単に薬を与えるだけの医療とは違い、治療面では選穴のみならず用鍼、刺入深度、置鍼時間、手技を加えるか否か、通電をするか、灸を併用するかどうか等様々な要素がある。本書がいうように確かに夫々の要素を臨床試験のデザインに組み込むことは可能である。しかし、臨床試験が複雑になるばかりでなく、症例数が非常に多数必要となるために、その実現は時間的・資金的にも極めて困難で実現不可能である。
10、個別化治療は無効か
反論封じの2では個別化治療に言及し、「個別化した治療も標準化した治療も効果に差がない」と結論している。確かにチャーキン氏の論文でも個別化した治療と標準化した治療では差がない3)(図3)。しかし、ここでの個別化治療は中医鍼灸である。個別化治療では中医弁証により手足の要穴を用い、標治或いは疎通経絡と称して主に局所に対する刺鍼を行う。標準化治療は足では委中と太渓、局所では腎兪と腰部阿是穴等に刺鍼するが、どちらも手足の要穴と腰部に刺鍼することは全く同じであるし、取穴や刺鍼部位の反応を診ていないことも同じである。
一方、日本での個別化治療は日本伝統・中医・科学派のいずれの鍼灸治療法も手足の要穴と患部に刺鍼する場合がほとんどで、選穴では欧米での個別化治療と大差はないが、決定的に日本と欧米の違う所は「刺鍼部位・刺鍼深度は触診により反応を診て行い(取穴)個人差も考慮している」ということである。人により、その日の体調により、症状により、その程度により、或いは部位により様々考慮されて決められているところである。よって、本書或いはチャーキン氏の論文で否定された「個別化治療」は欧米での中医鍼灸の否定になっても日本の中医鍼灸も含む個別化治療の否定とはなっていない。
11、外的妥当性と内的妥当性を混同している
反論封じの2では、「通常医療のほとんどは、鍼と同様一人一人の患者に合わせた複雑な治療過程であり、臨床試験によって治療法が進歩する」と述べているが、西洋医学の治療は標準化しており、個に合わせていないので誤り。また、「例えば、医師は患者に対し、病歴、年齢、全般的な健康状態、最近起こった食事習慣・生活習慣の変化等を尋ねる」、或いは「こうした要因を全て考慮し、医師は一人一人にあった治療を行う-そしてその治療法は、無作為化臨床試験により、既に確かめられているとみてよい」とまで述べている。
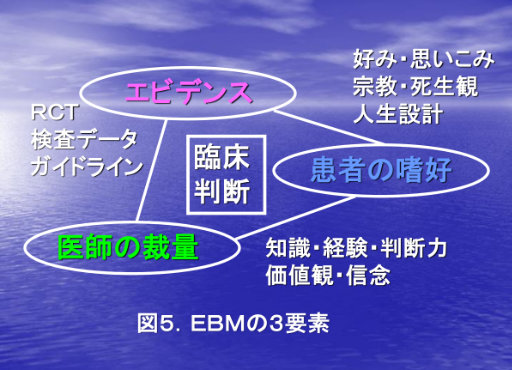
これは完全な間違いである。図5はEBMの3要素を示したものである。RCT等で得られたエビデンスを目の前にいる患者に適応するべきかどうかの医師の裁量、或いは患者の趣向を考慮して最終的な臨床判断を下すというのが本来のEBMである(普遍妥当性の考慮)。
本書で問われている「鍼の治療効果がある」というエビデンスは正しいのかどうかを検証することを内的妥当性という。そして、例えば太い鍼を深く刺入すると有効であるというエビデンスが仮にあったとすると、目の前にいる鍼を怖がっている痩せた患者にそれを適応するべきかどうかを判断することや、ある患者は早く治りたいので痛い鍼でも我慢する、という希望があった時にどうするか等の検討をすることを外的妥当性という。本書の上記の記述は外的妥当性のことを述べていて、本書のテーマである鍼治療の有効性の内的妥当性の検討とは全く違うもので完全に混同している。
12、鍼治療の基礎にある哲学は現代の一般的な科学と相容れないので臨床試験で鍼の有効性を検証することは不適切だという反論に対しての反論封じ3。
確かに本書でいうように臨床試験は哲学或いは背景となっている基礎医学の有無や理論的価値とは無関係である。そして、臨床試験でいうところの科学性は一般的な科学でいうところの科学性(普遍性・合理性・客観性・再現性・要素還元主義など)とは違い、群間に差がないこと、群内に差があるかどうか等を科学的に検証することであるので、背景となっている基礎医学の価値とは無関係である。よってこの件では反論の余地はない。
13、現行の方法論で鍼治療効果が正しく判断できるか否か。
EBMの方法論では本書でいうように細かく検討することは原則的に難しく単純化されることが多いのである。治療効果を検証する場合に短期で評価するのか、長期で評価するべきなのかも問題である。例えば鎮痛効果を見る場合に直後効果のみで評価するのか、長期的な視点で見るのかで全然違う結果になり得る。また、1症状だけの変化だけを捉えるのか、多面的な変化を捉えるべきなのかでも全く違う。例えば、鍼治療ではNsaidsに比して直後の鎮痛効果は若干低いが、肩こりは楽になり良く眠れるようになった、という場合にはどう評価するのか?しかも肩こりと睡眠不足は頭痛の発症或いは増悪原因の代表格であるので、長期的には頭痛の本質的治癒も可能であるのでどちららが有利かは自明である。実際には頭痛の臨床試験ではドイツ以外にも鍼治療の方が西洋医学の標準的治療よりも有効であるという報告はいくつもある。 また、「治療効果がある」或いは「治る」とはどういうことなのか。例えばスタチン剤はどうだろうか。心血管リスクは若干減少させる(最近ではこれさえも否定的)が発癌リスク、感染症発症リスクは増大し、免疫力は低下する。スタチン剤を使って「治る」とは何を意味するのか。降圧剤もしかりである。脳出血のリスクを激減させるが脳梗塞発症リスクを増大させる。ただ、両方合わせた脳血管障害リスクは減少させるが、血圧低下による臓器血流不全によってQOLの低下或いは自立度の低下が余儀なくされ、免疫力の低下も進む。中には高血圧患者で治療群の方が非治療群よりも寿命が短いという報告もある5)。要するに単に一つのリスクを減らしただけで判断するべきでなく、長期で総死亡率・平均寿命・QOL・患者満足度などで判断すべきだと考える。
コメント